病気と治療

千葉大学大学院医学研究院
脳神経外科学
千葉大学病院
脳神経外科

千葉大学医学部附属病院 脳神経外科
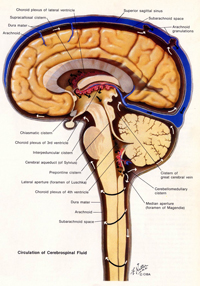
図1.髄液の循環する様子
硬い頭の骨の中には柔らかい脳が水に浮いています。お豆腐のパックの中に水が入っているように、水が衝撃から守ってくれています。この頭の中の水は「髄液」と呼ばれ、絶えず循環し新しく入れ替わっていきます。髄液は主に脳の中で作られ、脳内の血管で一部は吸収され、多くは脳の表面にまわってでてきて太い静脈や脳神経・脊髄神経周囲のリンパ管などの中に吸収されていきます。
髄液は循環していますが、その途中で流れがさえぎられたり、吸収が悪くなったりすると頭の中に髄液が余計に貯まってしまい脳の働きが悪くなります。この状態を「水頭症」といいます。症状としては慢性の場合は頭痛や歩行が不安定になったり、物忘れが目立つようになったり、尿失禁がでたりします。急性の場合は激しい頭痛と嘔吐に引き続き意識障害やけいれんなどがおこり生命の危険になります。
水頭症の治療は貯まった髄液をお腹などに管を通して流してあげるシャント術と、脳の中に新しい髄液の出口を作る第3脳室底開窓術があります。当院では水頭症の原因によって最善の治療法を選択しています。
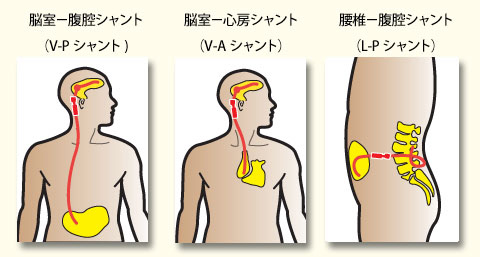
図2.3つのシャント術の方法
シャント術とは今日最も標準的な水頭症の治療です。髄液の貯まった脳室または脊髄腔にカテーテルを挿入して、腹腔までカテーテルを導く手術です。当院では図2に示す3つのシャント手術の中から最善の方法を選んでいます。最近では腰椎腹腔シャントを選択する方が増えています。腰椎腹腔シャント術では腰背部ほぼ正中に約2cmの皮膚切開を行いそこから脊髄腔に管をいれます。次に腰部側面に2cmと腹部4cmくらいの切開を行います。腰部正中から側面に向けて流量を調節するバルブを皮下に挿入し、背部で脊髄カテーテルとつなぎます。更に皮膚の下でカテーテルを腹部まで導き、腹腔の中に20cmくらい挿入します。麻酔は、脊髄麻酔(腰椎麻酔)と局所麻酔の併用を予定しています。
流量の調節は磁石を使って体外から行えるので、手術の後、何時でも変更できます。バルブは電磁石で調節するので、その場所に直接磁気枕などの磁石を当てると、設定がずれてしまうことがありますので少しばかり注意が必要です。
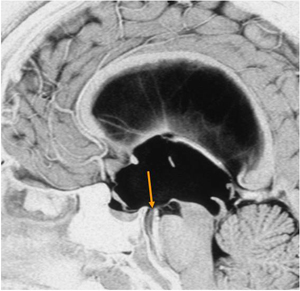
図3.非交通性水頭症の様子
矢印の場所が開窓を行う第3脳室の床です。
シャントでは管が詰まってしまえば急に具合の悪くなることがあったり、流量の調節がうまくいかず脳と骨の間に血液がたまってしまったりする場合があります。第3脳室底開窓術は神経内視鏡を用いて第3脳室の床(図3)に小孔を開けて風船着きのカテーテルで拡大する手術(図4)で、シャントの管などの異物を頭の中に残さず、より生理的な髄液の循環状態にすることができます。第3脳室底開窓術はこのようにメリットも多いのですが、神経内視鏡という新しい器具を用いるので、慣れた人にしていただくことがとても大切で、当院は100例を超える経験があり安心して手術を受けられます。
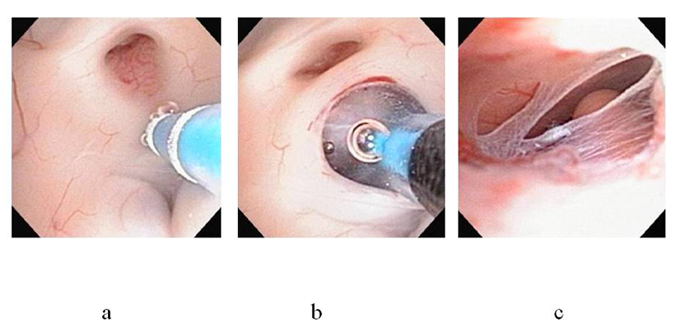
図4.第3脳室底開創術
まず小孔をあけて(a)、バルーンで拡大します(b)。開窓がうまくいくと脳底動脈を見ることができます(c)。
人口の高齢化とともに要介護の原因として正常圧水頭症が注目されています。
当院では近年、正常圧水頭症に対して年間30例以上のシャント手術を行っています。
概念:認知障害、歩行障害、尿失禁の臨床症状のいずれかが存在し、脳室は拡大しているが腰椎穿刺時髄液圧は18cm水柱以下で、髄液シャント手術で症状の改善が期待できる症例を正常圧水頭症と言います。
分類:くも膜下出血、髄膜炎や頭部外傷等に続発する続発性正常圧水頭症(70~80%)と、原因のはっきりしない特発性正常圧水頭症(20~30%)とに分かれます。特発性は高齢者の1%程度にみられる頻度の高い疾患ですが、先行する疾患がないので診断にいたらない場合も多く次の2点に注意することが大切です。
水頭症症状があり脳室の拡大があるが髄液圧正常で、①典型的なMRI/CT所見、②髄液排除による症状または脳循環代謝の改善をみる、③髄液吸収抵抗高値のいずれかを認める。
局所の脳溝の拡大は、脳萎縮ではなく局所の髄液循環障害による場合があり、シャント術無効の因子とはならない。