睡眠時無呼吸症候群

千葉大学大学院医学研究院
呼吸器内科学
千葉大学病院
呼吸器内科

睡眠中に呼吸(口や鼻の空気の流れ)が10秒以上停止する状態のことを睡眠時無呼吸といいます。ほとんどの場合、これにはいびきを伴います。1時間あたり5回以上無呼吸や低呼吸が発生し、そのために熟眠できず、日中など起きている時間に異常な眠気を催す状態のことを睡眠時無呼吸症候群といいます。脳、神経、心臓の病気が原因で起こるタイプを中枢型、のどが閉じてしまうことで起こるタイプを閉塞型、両者が混合して起こるタイプを混合型と呼んでいます。閉塞型が最も多く、肥満と強い関連があります。ただしこのタイプは、肥満がなくても起こる場合があります。

自覚症状として多いのが日中の眠気です。また、周囲の人からいびきがうるさいとの指摘がみられます。
この他に、睡眠中に頻回に目が覚めたり、朝起きた時に頭痛やだるさを感じたり

夜間に呼吸が苦しくなる夢を何度もみるなどの症状も睡眠時無呼吸症候群が原因と考えられます。また、起床時に体がむくんでしまうこともあります。このほか、不眠、気分が沈む(うつ状態)、性格の変化、幻覚、性機能障害を起こすこともあります。
こうした、いびきや無呼吸はなぜ起こるのでしょうか。最も多い閉塞型と呼ばれるタイプで説明しましょう。通常では、仰向けになって入眠しても鼻や口から入ってきた空気は滞りなくのどを通過して気管・肺に入っていきます。しかし、肥満などが原因で、入眠するとのどが狭くなり、空気が通りにくくなることがあります。この時、狭いのどを空気が通過しようとして抵抗が生じ、「いびき」が発生します。さらにこの部位が完全につぶれてしまう(閉塞)と、無呼吸となります。閉塞型では、この際に、呼吸をしようとする動き「呼吸努力」が胸部、腹部に見られるのが特徴です。
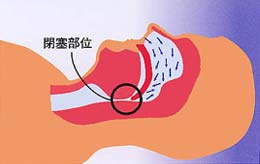
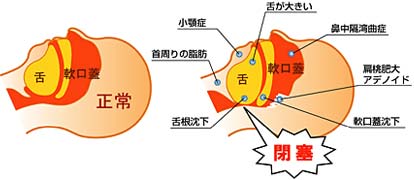
扁桃腺が大きいために同様の現象が起きることもあります。
中枢型と呼ばれるタイプでは、脳、神経、心臓の疾患のために筋肉の動きも含めて呼吸そのものが停止することが原因で起こり、呼吸努力はみられません。混合型では、閉塞型と中枢型の両方の原因が認められます。
睡眠時無呼吸症候群の影響は1)日常生活、2)合併疾患、の2つの問題があります。いずれも大きな問題となります。

日中の眠気のため、思うように日常生活が送れなくなり、何かに集中することができなくなります。また仕事中に居眠りをしたり、大事な会議で眠ってしまうなど、業務にも支障をきたすことがあります。

特に危険なのは自動車の運転などの場合です。睡眠時無呼吸症候群の患者さんでは、運転中に高率に眠くなり、交通事故を起こす危険性が著しく高くなります。
これまでにも運転中の事故、あるいは鉄道のオーバーランなどで睡眠時無呼吸症候群の関与が判明した事例があり、この病気は安全性の確保に大きな支障をきたします。このほか、抑うつや不眠、男性の勃起障害などで日常生活や性生活に悪影響を及ぼしたりすることもあります。
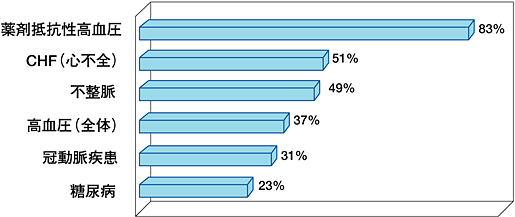
睡眠時無呼吸症候群の患者さんでは、心筋梗塞や脳卒中を発症する確率が、そうでない患者さんに比べて高いことがわかってきています。それだけでなく、糖尿病を悪化させたり、高血圧や不整脈の原因になったりすることもわかってきています。
こうした心臓や血管、代謝の病気の発症や悪化に広く関与している可能性が高くなっており、この病気を治療しないでいると突然死を起こしやすくなるとさえ言われています。そのため、正確な診断と、積極的な治療が必要です。
この病気は、睡眠中に無呼吸や低呼吸が存在し、体内が低酸素に陥っていることを証明することで診断できます。また、重症度やタイプ(中枢型、閉塞型、混合型のどのタイプか)を診断することが重要です。それぞれに応じて治療の必要性などが決定されます。
通常、診断のための検査は二段階で行います。簡易検査を行って陽性であれば、本検査に進みます。日中、眠くなることが必ずしも睡眠時無呼吸と関連していない場合もあり、他の疾患の可能性が見つかることもあるため、詳しく検査する必要があります。
簡易検査は、指先に、体内の酸素飽和度を測定する機器を装着し、腕に小型の機器をはめて一晩休んでいただきます。(写真:測定機器の一例です)
入院の必要はなく、ご自宅で検査が可能です。また操作も簡便で、装着後、ご自分でスイッチを入れ、翌朝、スイッチを切って、検査メーカーに郵送していただくだけです。結果は2週間程度で判明します。費用は、保険診療で¥3,000~¥5,000程度かかります。
簡易検査で陽性と判定された方は、本検査を行います。この検査はポリソムノグラフィーと呼ばれ、指先の器械だけではなく、心電図や脳波、鼻や口の気流測定、腹部の動きなどを見るセンサーなどを装着していただき、一晩休んでいただきます。(写真は測定機器の一例です)
1泊2日の入院での検査が必要となり、いびき音の測定なども行われるため通常は個室を使用して行います。結果は2~3週間程度で判明します。費用は、個室代を含めて、保険診療で¥55,000~¥60,000程度かかります。少しお金がかかりますが、重症度やタイプなどが詳細にわかるため、診断確定には本検査が必要です。
当院は大学病院ですので、新しい検査方法や新しい治療方法、より患者さんにやさしい検査方法の開発・試験運用・実用化などの役割も担っています。当院ではこうした、新しい技術の導入も検討しています。また、病気のメカニズムの分析のため、臨床研究を行うこともあります。詳しくは、担当医師に直接お尋ねください。
睡眠時無呼吸症候群の治療には幾つかの方法がありますが、その中で治療効果やその根拠などデータがはっきりしているのがCPAP(シーパップ)です。また肥満の患者さんについては減量もある程度有効と考えられます。

肥満傾向が出始めたころにいびきもかくようになったという方は実際多くいらっしゃいます。従って逆に減量を果たせばいびきも減るという可能性が高いと思われます。体重管理は重要な治療方法なのですが、直ちに減量できるわけではありませんので、すぐ次の日から効果が出るわけではありません。
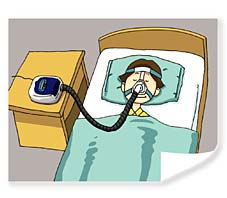
鼻にマスクをあて、そこから空気を送りだしてのどがふさがらないようにする治療です。
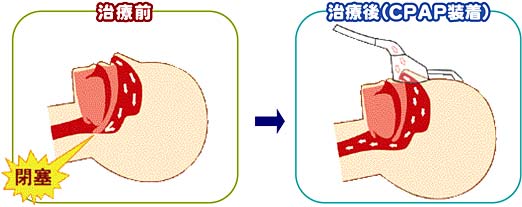
「経鼻式持続的陽圧呼吸法」といいます。寝るときにマスクをあてバンドで固定するため、「これでは寝られない」と感じられるかたもいらっしゃるかもしれませんが、この病気の治療では最も有効な治療方法で、慣れれば熟眠が得られるようになり、日中の眠気の軽減にも効果があり、死亡率の低下のデータもあります。(写真:治療機器の一例です)

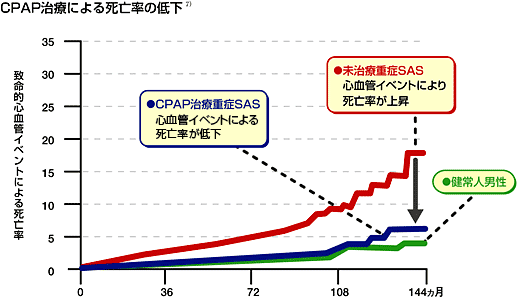
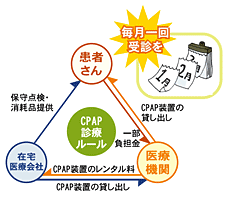
装着した次の日から眠気がなくなるケースもあります。当院では重症と判定された患者さんには積極的に治療を導入しています。またそれ以下の中等症・軽症の患者さんでも日中の眠気の強い方などは、状況に応じて導入することがあります。ご自宅に機器を設置し、月1回の通院で治療効果を見ていきます。機器についてはメーカーが設置やメンテナンスを担当致しますので安心して使用いただけます。

睡眠中にのどがふさがらないようにするため、お休みいただくときに口に装具をはめる方法です。装具の作成は歯科口腔外科にて患者さんのお口に合うように行います。比較的簡便で効果も早く出ますが、顎関節に少し負担がかかります。
狭くなるのどの粘膜を切り取ってしまう方法です。物理的にのどの空間を広げるため、効果はありますが、手術になるため患者さんの負担が大きくなりますので直ちに行うようなものではありません。ただし、扁桃腺が大きい(扁桃肥大と言います)ことが原因の場合は、扁桃腺の摘出を行うことで劇的に症状が改善する場合がありますので、この場合は積極的に行うことがあります。
最も簡便な対策は横向きで寝ることです。ただし、閉塞の程度の強い患者さんでは効果がないこともありますし、そもそも横向きでは寝られないという患者さんも少なくないため、実効性がないという意見もあります。人間は寝てしまえば、どのように寝るかは自分ではコントロールできません。

お酒を飲んで入眠すると、粘膜の浮腫が生じいびきをかきやすくなります。晩酌してそのまま寝る方、入眠する前に必ず飲酒するという方は、飲酒の中止のみで症状が改善することもあります。